半夜癢到睡不著,皮膚抓出一道道紅痕,看著身上冒出的疹子,你心裡開始嘀咕:這到底是濕疹復發,還是被傳染了疥瘡?很多人第一個反應是去藥局買條濕疹藥膏來擦,結果越擦越糟。我遇過不少病人,自己當醫生亂擦藥,拖了幾個月,全家都開始癢,才驚覺不對勁。疥瘡和濕疹,一個是寄生蟲感染,一個是皮膚發炎,根本是兩碼子事,用錯治療方法,就像拿水去救油鍋裡的火。
📋 快速導覽:本文重點摘要
根本性差異:寄生蟲 vs. 皮膚發炎
這是最核心、也最常被混淆的一點。我們直接破題。
疥瘡是一種傳染病,病原體是「疥蟎」,一種肉眼幾乎看不見的微小寄生蟲。當你與患者有長時間皮膚接觸(比如同住、擁抱),或是共用毛巾、床單,疥蟎就可能跑到你身上。牠們會鑽入皮膚角質層,開鑿隧道並產卵,這個過程以及牠們的排泄物,會引起皮膚劇烈的過敏與發癢反應。所以,疥瘡的癢,是「外敵入侵」引發的免疫戰爭。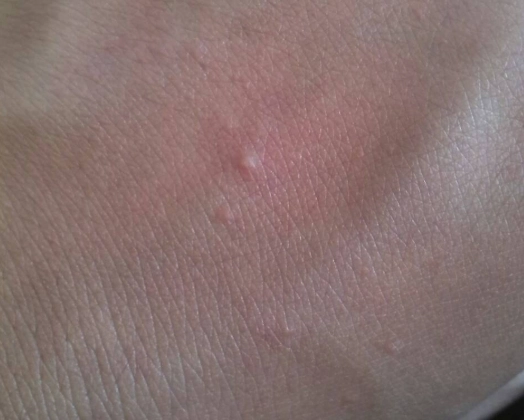
相反地,濕疹(或稱異位性皮膚炎)是一種慢性發炎性皮膚病。它沒有特定的傳染性病原體。成因複雜,主要與個人的「過敏體質」有關,皮膚的屏障功能天生有缺陷,容易受到環境中的過敏原(如塵蟎、花粉)、刺激物(如清潔劑、汗水)或壓力、天氣變化等因素影響,導致皮膚反覆發炎、乾燥、搔癢。濕疹的癢,是「內部失衡」對外界的過度反應。
搞懂這個根本差異,後面的症狀、治療邏輯就清晰了。
症狀比一比:癢的時間與位置是關鍵線索
光看紅疹,有時連醫師都可能誤判。但結合「癢的時機」和「好發部位」,差異就浮出來了。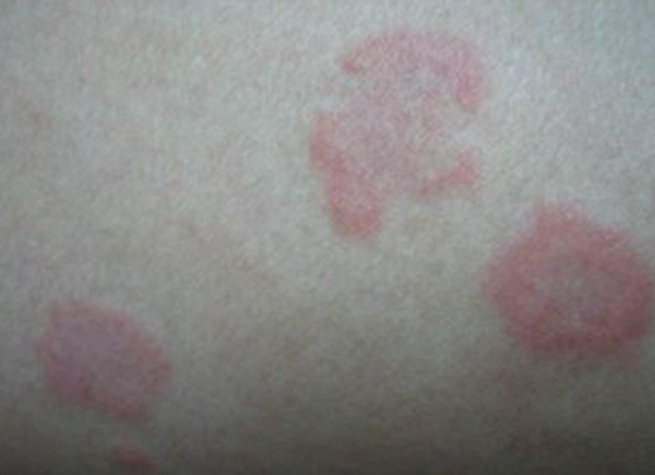
疥瘡的典型症狀特徵
- 夜間劇癢:這是極具指標性的特徵。疥蟎在夜間活動力增強,加上身體躺平保暖,癢感會特別猛烈,常讓人癢到無法入睡。
- 特定部位皮疹:疥蟎喜歡鑽進皮膚較薄、皺褶多的部位。典型位置包括:手指縫、手腕內側、手肘彎、腋下、腰部、肚臍周圍、臀部、男性生殖器、女性乳房下緣。頭面部在成人極少見(嬰幼兒則可能侵犯)。
- 可見隧道:仔細看,可能在手指縫或手腕處看到灰白色或膚色、微微隆起的細線狀條紋(約5-10公釐),這就是疥蟎鑽的「隧道」,一端可能有小水泡或丘疹,是疥蟎藏身處。但並非每個患者都明顯。
- 親密接觸者同病相癢:如果家人、室友或伴侶也出現類似症狀,強烈指向疥瘡。
濕疹的典型症狀特徵
- 癢感隨時可能發生:白天也可能很癢,尤其在流汗、皮膚乾燥或接觸到刺激物時。夜間也可能因體溫升高而癢,但不像疥瘡那樣具有絕對的「夜間特異性」。
- 好發於屈側:嬰幼兒常見於臉頰、頭皮、四肢伸側。較大兒童及成人則好發於皮膚彎曲處,如手肘窩、膝蓋後方(膕窩)、頸部。但也可能廣泛分布於四肢、軀幹。
- 皮膚表現多樣:急性期可能是紅斑、細小水泡、滲出組織液;慢性期則皮膚會變厚、粗糙、脫屑,色素沉著或脫失,形成所謂的「苔癬化」變化。
- 個人或家族過敏史:患者常合併有過敏性鼻炎、氣喘,或家族成員有類似病史。
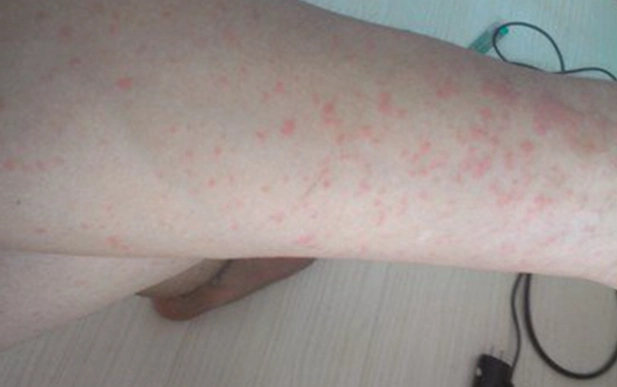
如何區分疥瘡和濕疹?一張表格秒懂
把重點整理成表格,方便你對照自己的狀況。但切記,這只是初步參考,最終診斷仍需醫師確認。
| 比較項目 | 疥瘡 | 濕疹(異位性皮膚炎) |
|---|---|---|
| 根本原因 | 疥蟎寄生蟲感染 | 皮膚屏障缺陷與免疫系統過度反應(體質) |
| 傳染性 | 高度傳染,透過密切接觸傳播 | 不具傳染性 |
| 癢感特性 | 夜間奇癢無比,影響睡眠 | 全天都可能癢,受環境、情緒影響 |
| 典型發病部位 | 手指縫、手腕、手肘、腋下、腰部、生殖器 | 嬰兒:臉部、四肢伸側。成人:手肘窩、膝蓋後方、頸部 |
| 皮膚外觀 | 紅色丘疹、可能看到線狀隧道、結節(特別在生殖器) | 多樣化:紅、腫、水泡、滲液(急性期);乾、粗、脫屑、苔癬化(慢性期) |
| 診斷方式 | 皮膚刮屑在顯微鏡下找到疥蟎、蟲卵或糞便(參考疾管署資料) | 主要依據病史與臨床表現診斷,無特定病原體可驗 |
| 治療核心 | 殺蟲:外用滅疥藥(如百滅寧)全身塗抹,並進行環境清消 | 抗發炎與保濕:類固醇/非類固醇藥膏、口服抗組織胺、積極保濕修護皮膚屏障 |
治療方向完全不同,用錯藥恐惡化
這是為什麼區分兩者如此重要。用濕疹的療法對付疥瘡,無異於養虎為患。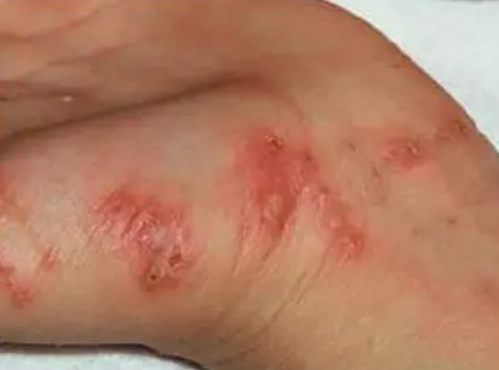
疥瘡的治療,目標是徹底殲滅疥蟎。醫師通常會開立外用滅疥藥物(如 Permethrin 乳膏)。使用上有幾個關鍵細節常被忽略,導致治療失敗:
- 必須從脖子塗到腳趾尖,全身無一遺漏,包括指甲縫、肚臍、屁股縫、腳底。很多人只塗有疹子的地方,結果蟲子跑到沒塗藥的地方繼續生存。
- 塗抹後需停留8-12小時(通常是睡前塗,隔天早上洗掉),才能確保殺蟲效果。
- 所有同住者必須同步治療,即使還沒出現症狀。這是阻斷傳播鏈的關鍵,一個人治好,其他人是帶原者,馬上又會傳回來。
- 環境處理至關重要:治療期間,所有衣物、床單、被套、毛巾應用60°C以上熱水清洗並高溫烘乾或日曬。無法清洗的物品(如玩偶)可密封在塑膠袋中靜置兩週,餓死疥蟎。
濕疹的治療,核心是「控制發炎」與「修復屏障」。醫師會根據嚴重程度,使用不同強度的外用類固醇藥膏、非類固醇的免疫調節劑(如普特皮、醫立妥)。更重要的是日常保濕,使用無香料、成分單純的保濕劑(如乳霜、油膏),每天至少塗抹兩次,尤其在洗澡後三分鐘內塗抹效果最好。口服抗組織胺可以幫助止癢,但治標不治本。
看到這裡,你應該明白,把類固醇藥膏當成疥瘡的治療主力,只能暫時壓制發炎反應(止一點癢),但根本殺不死蟲子,病情會持續蔓延。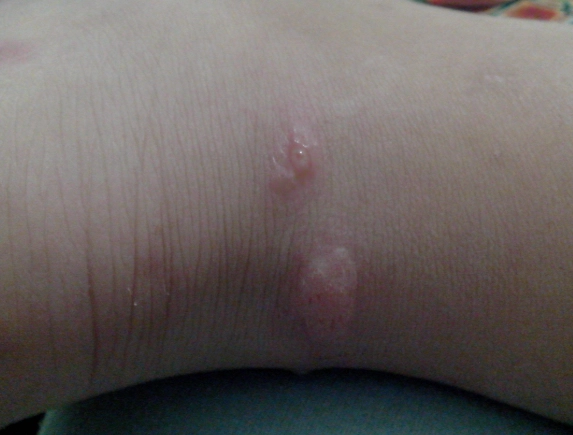
居家處理與預防重點
在就醫前後,你可以這樣做:
- 懷疑疥瘡時:暫停與家人親密接觸,各自使用專屬毛巾寢具。就醫前先不要亂擦藥膏,以免影響醫師診斷。就醫後嚴格執行醫師指示的塗藥與環境清潔流程。
- 對付濕疹搔癢:可以嘗試「冷敷」止癢,用毛巾包裹冰袋或冷水沖洗患處,能有效收縮血管、緩解癢感。避免熱水燙洗,那會暫時止癢但事後更嚴重。勤擦保濕劑是根本。
- 共同生活守則:無論哪一種,都建議穿著寬鬆、透氣的棉質衣物,避免過度摩擦皮膚。保持環境涼爽通風,減少流汗。使用溫和、不含皂鹼的清潔產品洗澡。
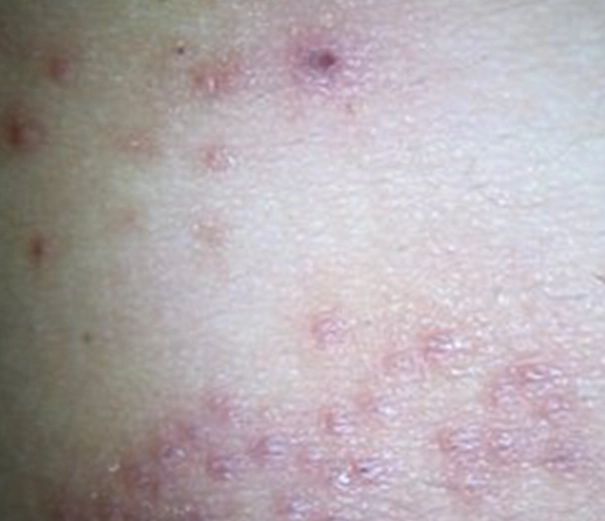
常見疑問深度解答(FAQ)
最後提醒,皮膚的問題千變萬化,疥瘡和濕疹只是其中兩種常見的搔癢性疾病。還有毛囊炎、蕁麻疹、乾癬等也可能有類似表現。這篇文章給你的是清晰的鑑別思路和行動指南,但無法取代醫師的當面診視。當你無法確定,或居家護理一週未見改善甚至惡化時,尋求專業皮膚科醫師的幫助,永遠是最明智、最不繞遠路的選擇。





























